シンママナースの マリアンナ です。
高血圧は全身麻酔におけるリスク因子のひとつです。高血圧患者が安全に全身麻酔を受けるためには、術前から術後にかけて血圧コントロールに関する看護ケアがとても大切です。この記事では全身麻酔における高血圧のリスクと、全身麻酔の術前術後における看護ケアのポイントについて説明しています。
高血圧の全身麻酔リスク
高血圧における全身麻酔のリスクのポイント
高血圧における全身麻酔のリスクのポイントは、以下の4つがあげられます。
- 高血圧症は全身麻酔の手術においてもっとも重要な危険因子です。既往歴が長い・血圧が高いほど合併症を起こす可能性や重症度は高くなります。
- 術前の血圧が180/110mmHg以上の場合、まずは血圧コントロールが優先されます。
- 高血圧患者は術後に高血圧になりやすいため、降圧薬内服や静脈投与で血圧管理を行い、血圧コントロールを図ります。
- 術後疼痛や低酸素症、二酸化炭素症や低血糖等の他因子も血圧を上昇させる原因になります。血圧を適切値にコントロールするには、これらのような高血圧の要因にもアプローチが必要になります。
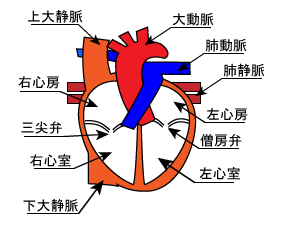
心血管系合併症発症のリスクと手術術式との関連
米国心臓病学会 及び 米国心臓協会では、大血管手術や長時間の手術は侵襲が大きく、体表の小手術は周術期のリスクが低いと評価されています。
心血管系合併症のリスクは、心筋梗塞と死亡を合わせた発生率をいい、手術術式との関連と発症率は以下のようになっています。
低リスク:心血管系合併症のリスクが1%以下
- 内視鏡的手術
- 体表面の手術
- 白内障手術
- 乳房手術
中等度リスク:心血管系合併症のリスクが5%以下
- 頸動脈内膜剥離手術
- 頭頸部手術
- 腹腔内/胸腔内手術
- 整形外科的手術
- 前立腺摘出術
高リスク:心血管系合併症のリスクが5%以上
- 緊急の大手術(特に高齢者)
- 大血管手術
- 末梢動脈のバイパス手術
- 長時間手術(輸液/輸血が大量になると予測される手術)
高血圧患者の術前管理
高血圧患者の術前管理について、以下のようなポイントがあります。
内服薬の管理
高血圧患者の術前における血圧管理として、病院の規定や患者の状態にもよりますが、降圧薬は原則手術当日の朝まで服用することが多いです。自己管理中の場合の内服確認は、指示内服時間に訪床して看護師の目検で確実に内服したかどうかを確認することも大切です。術前の降圧薬内服の注意点として、ACE阻害薬やアンジオテンシンⅡ受容体拮抗薬(ARB)は術中の血圧が下がりすぎる可能性があるので、手術当日朝にほかの薬剤との併用をさける場合があります。
術前の循環動態を正確に把握
周手術期において血圧は重要な測定値ですが、以下のような要因から測定値が不正確となる可能性があるともいわれています。
米国心臓協会(AHA)の血圧測定勧告では、以下のような要点から血圧測定値の不正確さについて示唆しています。
- 避けることのできない測定上の不正確さがある
- 本来備わっている血圧の変動性がある
- 医師や看護師の存在によって血圧があがる白衣高血圧
入院環境は、心理的ストレスを生じやすく高血圧を誘発させる要因となります。白衣高血圧は医療環境に対する防御反応などのストレス反応のひとつとも考えられるため、本来の血圧を知るための比較材料となる在宅での血圧の数値は重要な情報です。また、入院期間中は正確な血圧値を得るために、決まった時刻や決まった予定前や後など、ある一定の測定時の条件が必要になります。血圧は極力術前に正常範囲にコントロールしておくことが望ましいですが、現実的にはなかなか短期間で血圧コントロールを行うことは難しいです。周手術期における血圧コントロールの目的として、「術中に適度な血圧を保ち重要臓器の血流を保持する」ことがあげられます。術中にどの程度の血圧を保てば重要臓器の血流を保持できるかを推測するためには、入院期間中は通常より頻回に、かつ規則的に血圧測定して、降圧薬の内服や日常生活行動と関連づけて降圧目標に近づける必要があります。降圧目標の具体的な数値については以下を参照してください。
一般的な降圧目標
高齢者:140/90mmHg
若年・中高年:130/85mmHg
糖尿病患者・腎障害患者:130/80mmHg
日常生活の管理
食事は高血圧の程度によって塩分制限の食事にします。肥満は高血圧の原因となります。適正体重をBMIが25を越えないように、定期的な有酸素運動を毎日30分以上行うことが推奨されています。(運動療法は心血管病のない場合のみ適応)
必然的にアルコール制限や禁煙も必要です。排便は努責によってバルサルバ効果を誘発し、血圧の変動を誘発しやすいです。高血圧で便秘症などがある場合、必要に応じて医師と相談し、緩下剤の内服を考慮することも大切な看護管理です。
高血圧患者の全身麻酔におけるリスク管理のポイント
高血圧患者は、疼痛や低体温、低酸素血症、高二酸化炭素血症、輸血や輸液の過剰投与等様々な要因で術後高血圧になりやすい環境にあります。周手術期における血圧コントロールには、降圧薬内服や静脈注射による降圧剤投与により血圧をコントロールすると同時に、高血圧をきたすこれらの要因にもケアや治療を行うことが大切です。以下から周手術期における血圧管理の看護ポイントを紹介します。
血圧変動のモニタリング
術前の高血圧重症度評価および心臓・腎臓・脳等の主要臓器障害の有無や程度を把握して、術後は厳密な血圧コントロールを行います。平常時の血圧と比較して、収縮期血圧・拡張期血圧ともに上下20~25%の変動の範囲で血圧コントロールを行うことが理想的です。周手術期は厳密な血圧の数値把握が重要になってくるので、血圧測定は、マンシェットのサイズが適切かどうか、測定位置は適切か等を確認し、正確に血圧測定が行われているかどうかを確認しましょう。
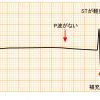
心電図の変化をモニタリング
高血圧患者は心臓合併症リスクが高いといわれています。特に心筋梗塞は術後2日目までに発生しやすいので注意が必要です。術後は心電図モニターを装着し、Ⅱ誘導またはV5誘導でモニタリングしましょう。不整脈や虚血性心疾患をあらわすST変化を確認する必要があります。
異常があれば12誘導心電図をとって術前の心電図と比較し、手術による影響で循環器に負担がかかっていないかを評価します。
術後の疼痛コントロール
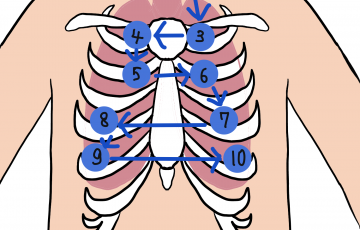
疼痛は血圧を上昇させます。そのため術後の疼痛コントロールは重要な役割があります。疼痛は個人によって主観的な側面が強いため、疼痛スケール(VAS(痛みの程度を直線の位置から評価する)、または数値評価尺度(下図参照))などを用いて、鎮痛剤の使用前後、あるいは経時的な数値の変化を確認しながら適正な疼痛コントロールを行う必要があるでしょう。

image:resource
低酸素血症や高二酸化炭素血症の予防
術後の低酸素血症や高二酸化炭素血症は、交感神経の緊張をもたらし高血圧をきたす原因になります。そのため呼吸状態(呼吸回数、負荷さ、呼気と吸気の比較、努力呼吸の有無、補助呼吸筋の使用など)を十分に観察して、無気肺や気管内分泌の貯留がある場合は呼吸理学療法や吸引を行い、増悪を予防する必要があります。人口呼吸器装着患者では、経皮的酸素飽和度(SPO2)が正常であっても低換気による高二酸化炭素血症は起こる可能性があるので、呼吸数や1回換気量・文時換気量の変化を注意深く観察します。
保温
低体温を生じたとき、中枢の体温を維持しようとホメオスタシスが働くきます。麻酔から目を覚ましたとき、低体温状態から熱を産生させるためにおこる震え「シバリング」で、酸素消費量は3~4倍にもなるといわれています。すると末梢血管の収縮が起こって、相対的に循環血液量の増加をまねいて、高血圧を助長することになります。術後は体温測定を定期的に行い、適切な寝具や器具を用いて加温しシバリングを予防しましょう。一方で急激な保温は血圧低下を引き起こすこともふまえて予測しておく必要があります。
低血糖の予防
インスリンは中枢神経系の交感神経活性を上昇させます。また動物研究においてインスリンの持続投与が血圧を上昇させることも報告されています。術後は頻回の血糖測定を行い、低血糖の早期発見と対処の準備が必要です。
輸液管理
過剰な輸液は循環血漿量を増やし、血圧を上昇させることになります。また、心機能が低下している場合は肺うっ血や肺水腫を引き起こすことも考えられます。そのため術後はバイタルサインと中心静脈圧、尿量、尿比重、ドレーンの排液量と性状、発汗、粘膜や皮膚状態、末梢循環などを観察し、総合的なアセスメントが必要になります。
その他
頭蓋内圧亢進や膀胱内尿量貯留があると血圧が上昇します。脳血管術後は厳重な血圧管理を行うとともに、意識神経サイン(瞳孔や咳反射)の変化を同時に確認するようにしましょう。術後の尿量は定時に測定するが、8時間ごとに水分のIN/OUTを行うことが望ましいでしょう。尿量が少なければ膀胱の緊満がないかを触診したり、膀胱留置カテーテルの屈曲の有無を確認し、排尿の管理をすることも大切です。
心理的ストレスの緩和
術後は各種ドレーンや持続点滴などによる体動制限や疼痛により、不安や緊張に伴う交感神経が亢進し、血圧上昇をきたしやすい環境にあります。看護師は患者とコミュニケーションをとり、不安の軽減に努めることが大切です。患者は術後経過をある程度予測できることによって、不安を軽減させることができます。そのため年齢や手術歴、認識、家族の支援の有無、本人の反応などの情報を考慮して、可能な限り患者が周手術のイメージしやすいよう術前オリエンテーションを工夫することも周手術期における大切な看護です。
術前の不安が高いと術後せん妄の発症に影響しやすく、また高血圧の基礎疾患や降圧薬の内服歴は、せん妄の発症と関連があると言われています。せん妄は興奮や体動を伴う場合と静かに見えて全身を緊張させている場合との2パターンがあります。いずれにしても血圧上昇の誘因になります。夜間の睡眠状態の確保や昼夜のリズムをつけるよう関わりを持ち、環境整備を行うようにしましょう。
また患者にとって関わりの強い家族との面会は、コミュニケーションをとる機会も増え、せん妄の予防にもつながります。状態が安定していれば家族の面会を促すことも大切です。また、カレンダーや時計を設置し日時や場所を定期的に伝え見当識をつけるよう努めたり、患者の状態についてわかりやすく説明するなどせん妄予防ケアが術後早期から行うことで、せん妄を予防できる可能性があります。
各手術に対する注意点と対策
心血管系の手術
ポイント!
術後に循環動態の変動が大きい。主要臓器の虚血をきたしやすく、疼痛によって術後高血圧になりやすい。適切な疼痛コントロールが大切。
心血管系の手術の場合、術後に循環動態の変動が大きく主要臓器の虚血をおこしやすいです。また疼痛により術後高血圧になりやすいため適切な疼痛コントロールが大切になります。
その他高血圧は低体温、低酸素血症、高二酸化炭素血症、昇圧薬の過剰投与・輸血の過剰投与・膀胱充満などのさまざまなことが原因で誘発されるため、全身状態のこまやかな観察と厳重な血圧コントロールを行う必要になります。
術後高血圧は出血を助長したり、心筋梗塞のトリガーにもなります。術前に抗凝固薬・抗血小板薬を内服している場合も術後出血に注意が必要です。心臓弁膜症手術では術後に不整脈を起こす可能性が高く、循環動態を不安定にさせるのでモニターによる不整脈監視を行い、異常の早期発見に努める必要があります。
脳血管系の手術
ポイント!
急激な血圧変動は脳出血や脳浮腫・脳梗塞などの合併症を引き起こすため、厳重な血圧コントロールが必要。
急激な血圧の変動は、脳灌流圧に影響し脳出血や脳浮腫・脳梗塞などの合併症を引き起こす原因になります。また高血圧患者は臓器血流量の自己調節能が血圧の高いほうに(右方)偏移しています。健常者では容認できる範囲の血圧低下でも臓器虚血が起こるため、厳重な血圧コントロールが必要になります。
術後は脳細胞の栄養源である血糖のコントロールや充分な酸素の供給 過換気による動脈血中酸素化炭素の低下に十分注意を行いましょう。術後は脳代謝を抑えるために麻酔薬や鎮静薬の持続点滴を行う場合がありますが、スケールを用いた鎮静度の把握やこまやかな脳神経(瞳孔・咳反射)のサインを見逃さないようこれらの観察に努めてください。また、脳血管障害の患者では、基礎疾患に虚血性心疾患を有していることが多いと言われています。
呼吸器系の手術
ポイント!
肺切除術は術後呼吸機能を低下させ低酸素となりやすいため、十分な酸素投与が必要。
肺切除術の場合、術後呼吸機能を低下させるために低酸素となりやすいので、十分な酸素投与が必要です。血圧低下に注意して、疼痛コントロールを行い効果的な肺痰援助を積極的に行いましょう。
整形外科の手術
ポイント
術前に抗凝固薬、抗血小板薬の内服による術後出血に注意が必要。
整形外科手術では、部位によっては多量の出血が伴う術式や、術後疼痛が著明なものがあります。術前に抗凝固薬、抗血小板薬の内服コントロールを行い、術後出血に注意しましょう。術後の疼痛管理を適切に行い、血圧をコントロールする必要があります。出血や血圧の変動ならびに臥床期間によって深部静脈血栓症(DVT)のリスクが高くなるため、ガイドラインに沿った予防策をただちに開始します。高齢者においては、術前に高血圧、糖尿病、血管病変に関する検討が行われているかを把握しておく必要があるでしょう。
消化器系の手術
ポイント!
食道がん根治術は循環動態の変動が激しい。血圧コントロールと輸液管理を慎重に厳重に行い、低酸素血症の早期発見に努める必要がある。
生体への侵襲が大きい食道がん根治術では、循環動態の変動が激しいので、血圧機能コントロールと輸液管理を厳重に行う必要があります。また低酸素血症の早期発見に努めましょう。心機能が低下している場合、利尿期(リフィティング)にサードスペースから血管内への水移動による循環血液量の急増に耐えきらず、肺水腫や心不全を起こしやすいので、尿量や浮腫の変化に合わせて胸部症状や心電図モニターの波形にも注意が必要です。中心静脈圧をモニタリングしながら、水分出納バランスを厳重に管理しなければなりません。また、肝切除術で術前に抗凝固薬・抗血小板薬を内服しているときは、術後出血に注意が必要になります。