シンママナースの マリアンナ です。
わたしが看護師として数年働いたなかでも、たくさんのひとの「延命」にかかわってきました。
高齢化社会のなかで、患者さんの高齢化も進んでいます。入院している患者のなかでも、寝たきりの80代、90代のかたはたくさんいる。経口で栄養摂取できなくなっていく人は多く、CVポート、IV、経鼻栄養、胃ろうなどの延命処置を希望するご家族もたくさんいます。家族の思い、患者本人の思い。患者一人を取り巻くいろんな人たちの思いを聞きながら、延命医療に対して疑問を感じ始めました。
延命措置とは~延命処置の種類や費用~
延命治療とは、病気に対して何かの治療をするとかではなく、ただ寿命そのものを伸ばす目的で行われる医療行為です。
もう自力では生命を維持できなくなった患者さんに適応されます。
延命治療の種類
- 人工呼吸
なんらかの理由で、自力で呼吸できなくなった患者に適応。一度つけると外すことはもうできない。
- 人工栄養
経鼻栄養や中心静脈カテーテルを首や鼠径部から挿入し直接栄養を補給する。
- 輸血
極度の貧血が起こった場合などに、輸血を行い状態を改善させる。
延命治療により介護費用も発生する
人口呼吸器は、一度装着すれば高度な医療管理が一生必要になるのはもちろん、経鼻栄養や胃ろう、CVポートやIV(中心静脈栄養)も、継続的な管理、ケア、介護が必要になります。
寝たきりで、ごはんが食べられない状態で人口栄養をする患者は多いので、結果介護費用も継続的に発生します。
じゃあそれはいくらなの?って聞かれたらケースバイケースすぎて難しいですけど、要介護5(いわゆる寝たきりレベル)の平均介護料は75000円といわれてるので、75000円前後は毎月必要になるものと考えられます。継続的医療ケアが必要な場合は、もっと高額になるはず。
参考:みんなの介護
家族が負担する介護費用が75000円であっても、ほとんどは医療保険や介護保険でカバーされるので、実際寝たきり患者にかかる医療費・介護費はすごい金額なんだろうと思います。
延命治療のメリットとデメリット
延命治療のメリット・デメリットってなんでしょうか。
メリットで考えればやはり
自力で生命を維持できない状態でも、人工的に延命できること
でしょう。
延命治療の目的そのものであり、メリットでもあります。
特に小児や若年者が、なんらかの理由で延命を必要とするとき、そのメリットは最大化されると感じますね。
延命治療のメリットが最大にいかされた良い例として、お笑い芸人の「千原Jr」さんがいます。
千原Jrさんは27歳になる年の2001年、バイクで交通事故を起こし、意識不明に。一時は自分で呼吸することもできなくなり、人口呼吸器をつけ、延命治療を行いました。結果彼は奇跡的に回復し、お笑い芸人としても復帰され、現在もテレビで活躍しつつ、結婚もされて今は完全復帰をとげられています。人口呼吸器で呼吸していたなんて、嘘のようです。
延命治療をしたことで、もしかしたら生きられなかったかもしれない男性が、間一髪で延命治療を行い、命をつないだ。そして社会復帰し、人生を再形成した。
これは延命治療の望む最高のかたちだと思います。
すべての延命治療を行う患者に、このようなケースがあてはまるわけではないけれど、延命治療を行う患者すべてが、千原Jrさんのように延命治療を通して回復し、人生の質(QOL) の向上につながれば、延命治療のメリットが最大化できると思います。
延命治療は本当に必要なのか~医療現場で聞いた患者の叫び~
ときに失われかけた人の人生を、完全に回復することができる。そんな素晴らしい延命治療に、医療現場にいるわたしが疑問を抱くようになりました。そんなことを思っちゃいけないんだろうけど、
「延命治療ってなんか間違っていない?」
って思うことが、日本の医療現場では多々あります。
一番最初に、なんか違うって感じたのは、延命治療をしている高齢者のひとことでした。
「はよ死にたい」「もう死なしてほしい」
家族が希望した延命治療のまま、中心静脈栄養で栄養されている患者さん。高齢のおじいさんでした。
高齢で自分でごはんも食べられなくなり、高齢のため年相応の認知症がありました。ただ、ときどき自分を取り戻したように、自分の意見を言えるときがある。そんな状態の患者でした。
認知症が認められるので、延命治療を行うか否かの病状説明は、家族に行い家族の希望で延命治療を行うことになりました。
ひとことで言えば、本人不在の延命治療の決定。理由は認知症などから本人は理解・判断するだけの理解力がないと思われるためです。
こういったケースはめずらしくありません。
認知症といっても、人によってはちゃんと理解できるひともいます。どこにいるかすらわからなくても、時々自分の意見をはっきり言えたりすることがあるんです。
その高齢男性は、少なからず一瞬でも「もう長生きしたくない」という自分の考えがあったことは確かだと思います。
彼のための医療のはずだけど、彼の意見は尊重されていない。
もし自分が望んでもいない医療を、一方的に受けることになったら。
自分が高齢になって、寝たきりになって、食べることも出来なくなった時。
自分に置き換えて考えてみたとき、その高齢男性の思いはすごく理解できました。
毎日ただ天井を見て、2時間おきにからだの向きを変えられ、痰をとるために、数時間おきに鼻やくちから苦しい吸引をされる。
時々面会にくる家族の声も聞こえなくなってくる。
死にたいと思ったとしても、その思いを聞いてくれるひとがいつもそばにいるわけでもなく、むしろ一方的に望まない栄養を投与され続ける。
本人からしてみれば、本人が望んでいない治療が、一方的に行われている。
医療現場で当たり前に行われる高齢者の「延命治療」って、何か間違ってないか?
その高齢男性のひとことで、グっと疑問を感じたんです。
長寿大国「日本」の間違い
日本が長寿大国であることは有名です。
日本の平均寿命は延びに延び、今では男女の平均をとっても80才を超えるようになりました。
80才が平均なわけだから、90才、100才もザラにいるわけです。
ですが、これは自分で食べ、排泄し、清潔を保つ。いわば「当たり前の生活」を自分でおくれている高齢者ばかりではなく、いわば要介護、寝たきりなどの高齢者を多数潜在的に含んだ「平均寿命」。
75才以上の高齢者で要介護状態にあるひとは23%といわれており、5人に1人以上が介護を要する状態ということになります。
健康日本21、高齢者の残存機能をいかに残すか働きかけた結果
日本が健康面で、あらゆる数字を目標の指針とする「健康日本21」で、高齢者に関する目標は以下のように記載されています。
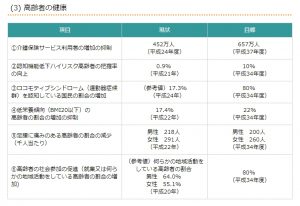
参考
わたしが看護学校で学んだ記憶が正しければ、健康日本21の高齢者の目標のベースは、高齢者が残存機能をいかして、自立して生きていけることです。高齢者が誰の手を借りなくても、もしくは極力自立して生きていけることは、とても素晴らしいこと。
この目標を達成するために、高齢者のリハビリに力を入れたり、高齢者の手術件数も増加していきました。
ですが、それと連動して、ほぼ全介助を要する高齢者、寝たきり高齢者も増えていったのです。
目標に反した結果も出ているわけです。なぜか。
病院では、寝たきり患者にも、関節が完全に拘縮してからだが固まって動かない患者にも、積極的にリハビリを行います。別にリハビリすることがいらないというわけではありませんが、わたしが見てきた限り、そのような状態の患者が回復して入院前より良い状態になったことはありません。
多くは、よくて現状維持か、少しずつ状態が悪化していくか、です。
自立を促すはずの目標も、実体はただ寿命を延ばすことが目標のようになっている。残存機能を活かすのではなく、ただ無理やり維持させているようにも見える。本来の目的から、ずれてる気もする。
わたしが疑問に感じるのは、ここです。
根本的な施策や目標に対して問題が生じても、改善のメスが入らない。
自立を促すはずの目標だったのに、寝たきり患者は増え続け、75才以上の高齢者だけも要介護が必要な高齢者が増えている。
医療費はパンクし、介護保険は介護士の人件費を削らなければならないほど、負担過多になっている。
だけど根本的な基盤が見直されず、突き進もうとするから、現状は良くなることはない。根本的な目標を施策を見直さないと何もよくならないだろうけど、きっとこの問題が見直されることがない。
日本の莫大な医療費・介護費のふくらみは、長寿大国といわれる闇にも思えます。
オランダには「延命」という言葉すらない
では他国では「延命治療」をどのように扱っているのか。
オランダを題材に考えると、そもそも「延命」という言葉自体がないそうです。言葉がないということは、その思想すらない。
参考:週刊女性:プライム
福祉制度が進歩しているスウェーデンでは、終末期(いわば高齢者)た癌の末期などの大病を患うと、食べられなくなることが当たり前で、「延命治療をすること」がむしろ非倫理的である、と捉えられているから、だそうです。
人は生まれた限り、いずれ死ぬときがくる。当たり前の摂理ですね。むしろ本人が「死」を恐怖心や苦しみなく受け入れられるようにすることが、相手を尊重すること。
なぜ日本の医療がパンクしかけているのか、介護士の人件費が削減され、労働環境が悪くなり、高齢者虐待事件が起こるのか。
本人が望んでいない延命治療を行うことは、その患者を尊重しているとはいえず、むしろ苦痛を与えているときもあるんじゃないか。
今起こりうる日本の「高齢者問題」は、他国を参考にして根本から見直す必要があると思います。
延命治療の基準を設けるべきではないだろうか
延命とは、その言葉の背景に、「生きられるように医療を施すこと」と同時に、「本来生きられるはずの体力やその可能性がある人」が対象にあるべきです。延命治療の対象は、千原Jrさんのようなケースや、生まれたての赤ちゃん、子どもや若年者であるべきだと思います。
経管栄養でもよく行われる「胃ろう」。もともとは、摂食障害のある子どもたちのために開発された技術でした。負担が少なくカンタン・画期的に生存率が延びることから、高齢者にも適応されるようになりました。延命治療の技術開発のベースも、もともとは若年者で自力で生きることが出来ないひとが対象だったんですね。
参考:PEG(胃ろう)問題
延命とは、延命を行えば将来回復の可能性が少なくともあるひとに行われるべきです。
平均寿命が83才といわれる時代に、80才前後になって延命をするということは、見方を変えれば「本来生きられる可能性が低い人に対して、無理やり医療の力で寿命を延ばしている」にすぎないように感じます。
「わたしのお父さんはまだ生きてるから、意識があるから」「お母さんはまだ生きたいと思ってると思う」
延命の望む患者家族のことばは、いつでも理解することができます。
大切なひとが老いて、弱っていく場面を見ても、心の中ではいつの日か自分を膝の上に座らせて遊んでくれた「親」ですから。わたしだって同じ立場になれば、同じように感じる思いが芽生えると思います。
でも、シビアかもしれないけど、「ルール」がない限り、人は大切なひとの「死」を受け入れることなんて、簡単にできません。でも受け入れないといけないときって、必ずきます。
愛するひとが、ずっと生きていてくれるなら、ずっと生きていてほしいものです。だけど、そうもいかない。そう言いだすとみんなそうなってしまうので。と同時に、ひとはいずれ死を迎える生き物だから、それを本人も家族も受け入れらなければならない日がくるんです。
もし余命が見えてきて、延命治療をするくらいなら、本人がやり残したことやしたかったことを存分にさせてあげたり、家族の十分な時間を過ごすほうが、患者自身も家族にとっても有意義な終末期の過ごし方だと思うんですよね。
痛みや苦しみだけは取り除いてあげて。そっちのほうが本人を尊重した医療に思えます。
平均寿命以降は延命治療できない、とか何かしらのルールがなければ、この延命治療の負のループは終わらないような気がします。
もう「死なしてほしい」なんて、自分から言わないといけないような思いを、誰にもしてほしくないですね。
延命治療について、いつか制度が見直されるといいなーと思ってますが・・。
延命治療についてはこの辺で。