シンママナースの マリアンナ です。
この記事では、病棟でよくある患者の看護問題「転倒転落に関連した身体損傷リスク状態」における看護計画(OP・TP・EP)と転倒転落の原因について、また転倒転落のアセスメントシートの紹介を説明しています。臨床や看護実習に役立ててください。
転倒転落の原因とアセスメントシート
転倒転落を起こす患者さんには、何かしら「転倒転落」を起こす原因があります。
高齢による認知力、身体能力の低下や、麻酔、眠剤など薬による作用など。患者さんによって原因は違えど、原因があって転倒転落が起こるのです。
転倒転落の看護をアセスメントして、看護計画につなげようとおもったら、まず転倒転落の原因をしっかり理解しておくことが必要です。追々転倒転落の看護計画をあげるときに、原因を解決するようなプランを立てていくことになるからです。
転倒転落につながる原因は、以下のような要因が考えられます。
転倒転落の原因
- 慣れない環境
- 麻痺による身体運動性障害
- 痙攣発作によるコントロール不能な硬直性 及び 間代性の運動
- 肝性脳症や糖尿病性昏睡による意識レベルの低下
- 脳疾患、精神疾患による意識レベル低下
- ドレーン、ルート類留置による拘束感やストレス
- 脱水による電解質バランス異常と精神症状
- 認知症などによる不穏や体動
- 眼疾患による視野狭窄や視力低下
- 起立性低血圧やメニエール病などによるめまい
- 末梢神経障害による感覚、知覚鈍麻
- 長期臥床によるベッド上安静や加齢に伴う筋力低下
- 装具、補助具使用のための不安定な歩行状態
- 術後の眼帯使用による不安定な歩行状態
- 薬物・アルコールによるせん妄状態・見当識障害
- 認知症によって危険行動に対する認知力の低下
少し上げてみるだけでも、入院中の患者には転倒転落のリスクがたくさん。
この転倒転落の原因からリスクを評価して、看護計画につなげていきます。
患者さんの個別性もあり、転倒転落のアセスメントは難しいもの。転倒転落のアセスメントをもっと簡単にできるように、便利なツールがあります。
それは、転倒転落アセスメントスコアシート(日本医師会が提案)でスコアを算出し、患者の転倒転落について評価する方法。
転倒転落アセスメントスコアシート(日本医師会より)
転倒転落アセスメントスコアシートとは、すでに作成されているチェックリストにそってスコアを算出することで、転倒転落のリスクを評価する方法です。
病院では独自の転倒転落チェックシートを導入しているところもあります。
以下は日本医師会が提供する転倒転落アセスメントスコアシート。
第一印象で「転倒転落がなさそう」と感じる患者でも、チェック項目に沿ってアセスメントしていくことで、意外に転倒転落のリスクが高いひとがいたりします。
転倒転落リスクがあるかどうか、アセスメントが難しいときはスコアシートで評価してみましょう。
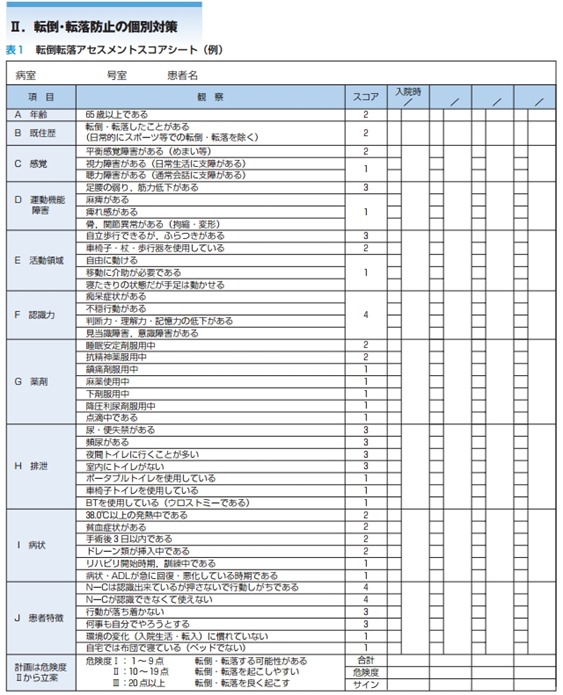
転倒転落の観察項目:チェックシート

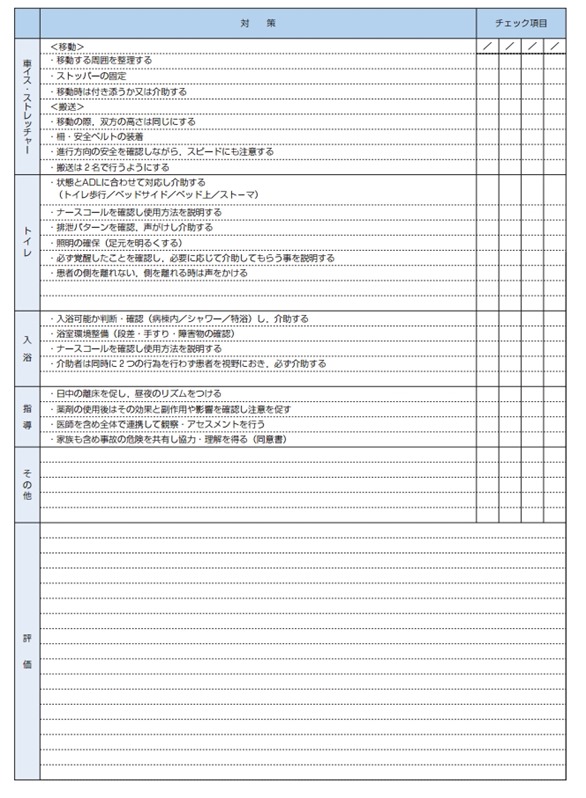
転倒転落アセスメントフローチャート
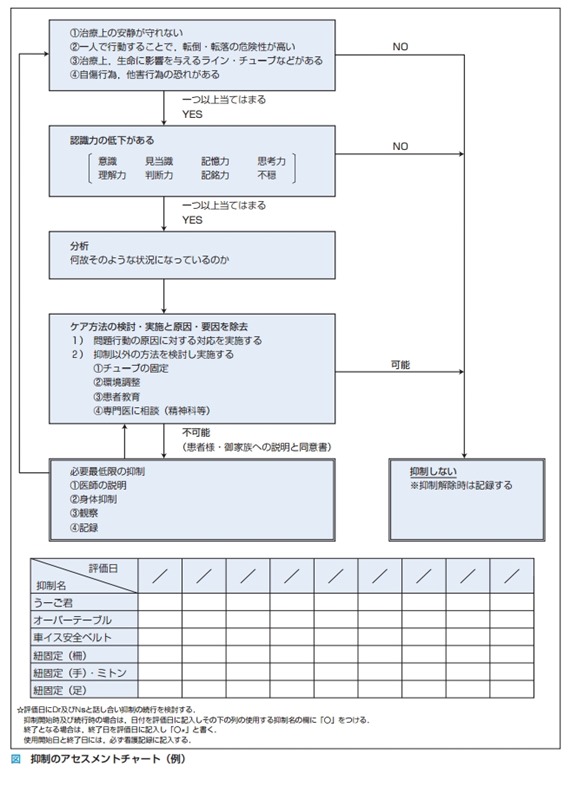
多くの病院では患者が入院したら必ず転倒転落のアセスメントシートが使われています。
このひと転倒転落はなさそうだなー、とか思っている患者さんでもアセスメントシートで評価してカルテ入力していると、パッと見ただけではわからないような転倒転落リスクが結構あったりします。楽観的に見ず、アセスメントはしっかりするもんしてみるものです。まだ看護学生だったり、看護師経験が浅いひとなら、転倒転落のリスクはないだろうって思えるような患者でも、一度アセスメントシートで評価してみると良いかもしれませんね。
転倒転落に関連した身体損傷リスク状態:看護目標
転倒転落に関連した身体損傷リスク状態における看護目標は以下があげられます。
- ベッドや椅子からの転落が予防できる。
- 転倒や外傷を予防でき、入院生活が安全に過ごせる。
- 日常生活を安全に送るための知識、行動が習得できる。
上記は代表的な転倒転落の看護目標です。
あとは個別性に応じてその患者さん独特の看護目標があげられればなお良し、です。
短期目標と長期目標
まず患者がすぐできそうなことから短期目標として取り上げ、時間がかかりそうなことを長期目標にしてプランニングしていきます。
例えば、移動は車いす介助が必要だけど、つい遠慮からNsコールを押せない患者がいて、
転倒転落せず、安全にトイレ移動することができる
という長期看護目標があるとする。
そしたら、短期目標としてあがるのが、
トイレへいくときはNsコールを押して看護師を呼ぶことができる
とか、
一人でトイレへ行くことがない
など、長期目標を達成するための具体的な日常生活の目標があげられます。
看護問題・看護計画の書き方が分からない方はこちらを参照。

|
転倒転落による身体損傷リスクの看護計画(OP・TP・EP)
この記事では、病棟でよくある患者の看護問題「転倒転落に関連した身体損傷リスク状態」における看護計画(OP・TP・EP)と転倒転落の原因について、また転倒転落のアセスメントシートの紹 |
|---|
転倒転落リスクがある患者の最終的な看護目標
転倒転落リスクが高い患者の看護目標は、まず「転倒転落を起こさない」ことが最終的な目標。
可能な限り、患者自身が自立して自分の安全を守れるよう知識や行動を習得すること、セルフケアできることが大切です。
主に上記3つの看護目標に対して、看護計画を展開していきます。
転倒転落に関連した身体損傷リスク状態:OP(観察項目)
転倒転落リスクの関するOP(観察項目)とは、転倒リスクとなる要因に着目して観察します。
以下に示すOP以外にも、その患者にとって転倒転落の原因となりそうなものは、必ず観察項目に加えてください。
- 意識レベル、精神状態、理解力、認知レベル
- 麻痺、運動障害の有無と程度、ADLレベル
- 歩行状態、補助具の使用状態
- 視力、聴力、知覚神経障害の有無と程度
- 眼鏡、補聴器の使用状況
- めまい、眼振、ふらつきや気分不良の有無
- 環境(ベッドの位置と高さ、柵の有無と位置・数、ポータブルトイレの位置、床頭台の位置、ベッド周辺や老化の危険物)
- 活動しやすい衣服、履物を着用しているか
- 検査データ結果
- 脱水症状、出血傾向の有無
- ドレーン、ルート類の状態(固定状態、部位)
- 薬剤の使用状況と離脱症状の有無(振戦、せん妄、異常発汗、発熱、嘔吐、けいれん、不安)
- はばたき振戦、けいれん発作の有無と状態、前駆症状
転倒転落に関連した身体損傷リスク状態:TP(看護ケア項目)
転倒転落リスクの関するTP(看護ケア項目)とは、転倒を予防するアプローチを主に行います。
こういった関わりを持つことで、転倒転落を防げるだろう、っていうのを、ケアプランに入れていきましょう。
以下はスタンダードなケア項目ですが、ここも患者の個別性によって随時追記が必要です。
- 損傷を起こしやすい原因をアセスメントする
- ベッド柵を4転柵にする、もしくは壁付けで落ちないよう配置する
- ベッドを低くする
- 必要時はベッド柵を紐などで固定するか、マットレスパットなどで覆う
- 必要時、抑制帯などを使用して四肢を抑制する
- 痙攣発作、意識消失がある場合、ヘッドギアを着用し、前駆症状やめまい症状がある場合は安静を促す
- 点滴管理、水分摂取を促す
- ドレーンや点滴ルート類の管理を行う。
- ベッド周囲、廊下周囲の環境整備をおこなう。
- 物品の位置を変えたときは必ず伝える。
- 履物は滑りにくい運動靴を使用し、活動しやすい服を選択する。
- 必要に応じて身の回りのケアを介助する。
- 歩行が不安定であれば付き添いを行い、歩行困難であれば搬送を行う。
- 状態に応じて、尿器やポータブルトイレをベッドサイドに設置する。
- 病室やトイレなどは表示を見えやすく工夫し、目印やラインを引く。
- 手術をしていない目の視力が悪いときなどは、透明のカッペを着用する
- 必要時、夜間枕灯をつける。
- 入浴、シャワー時等お湯の温度を適切に調整する。
- 必要時、安定剤や鎮静剤を用いて、鎮静をはかる。
転倒転落に関連した身体損傷リスク状態:EP(教育項目)
転倒転落リスクの関するEP(教育項目)とは、転倒を予防する指導を本人と家族に行い、家族と患者本人が自立して安全を守れるように働きかけます。
ポイントは、「患者家族と患者本人が自立して安全を守れるようになるために、どんな教育が必要か」ってところです。
- 家族及び本人に安全帯や鎮静の必要性を説明する。
- 痙攣の前駆症状を家族及び本人に説明し、家族と本人が自立して対応できるように指導する。
- ドレーンやルート類の必要性について説明する。
- 障害物や段差がある場所について説明する。
- 危険な場所へはひとりで行かないよう説明し、必要時ナースコールを押すよう説明する。
- 起立性低血圧やめまい症がある場合、急に立ち上がらないよう説明する。
- 歩行状態に合わせて、歩行器や杖、車いすの使用を指導する。
- 片眼時は遠近感がつかみにくいため、触りながらゆっくり移動するよう説明する。
- ベッド周囲に危険物をおかないよう家族と本人に指導する。
転倒転落リスクがある患者の看護プランで知っておいてほしいこと
もしこれを読んでいるのが看護学生か、まだがっつり新人ナースさんなら、ぜひ転倒転落リスクがある患者について、知っておいてほしいことがあります。
転倒転落リスクがある患者を目の前にしたとき、「転倒転落リスクがある患者=安全帯」という、短絡的な考えにはならないでほしい。安全帯は危険行動を予防するうえですごく有効な手段ですが、あくまで最後の手段、もしくは一時的な手段であることを理解しておいてほしいんです。
そうならないように、なにかできるようなケアがないだろうか?
そこがアセスメントであり、思考です。
こけるかもって思ったら、アセスメントする間もなく安全帯を使用するのは、よくない。倫理的にも、モラル的にも。
安全帯を使えば、行動を抑制できるわけだから、転倒転落を防げる可能性はすごく高くなるけど、やはりそれは非人道的な、最終的な手段であることを知った上で、判断すべきです。
臨床にでると、転倒転落リスクがある患者をいたらすぐ安全帯を使う看護師さんって結構いるんです。まだ経験がない看護師さんや学生さんが、そういったシビアな現場に感化されないことを祈ります。
転倒転落に関連した身体損傷リスク状態:わたしの看護体験
看護師になると一度は(いや、一度と言わずに二度三度)経験するであろう、患者の転倒・転落。
患者が勝手にこけても、普段こけないようなはずのひとがこけても、看護師の責任が大きいので本当に神経を使います。中には家族が「看護師がちゃんと見てないからだろうがー!」って激怒して、モメごとになることもあります。医療訴訟になることもあり。普通のひとがちょっとこけるのとは意味が違うんです。それくらい転倒転落は看護師にとって非常にシビアな看護問題。転倒転落して脳内出血とか半身まひとか起こしたら、すごく大変ですから。仮に転倒転落のリスクがすごく高くったって、倫理的にはすぐ抑制するわけにもいかないし、だからって24時間看護師がついておけるわけでもないので。「安静にしててくださいね」なんて、声をかけてもすべての患者がその指示を守ってくれるはずもない。わたしも実際臨床では、転倒転落リスクがある患者との戦いのような毎日です。看護師が一番バタバタする夕ご飯時、朝方とか、看護師の体力が一番やばいうしみつどきは時に転倒転落を起こすことが多いような気がします。どうしたら患者さんの安全を守れるのか、インシデントレポートやアクシデントレポートを書かなくて済むのか(本音)、もう葛藤なわけですよ。
転倒転落で起こる大きな事故
わたしが看護師になってから、結構な数の転倒転落を見てきました。まぁ、あってはいけないことなんですけど、あるんですよ、しょっちゅう。転倒転落で硬膜下血腫、顔面骨折、頭部骨折などを起こした症例もあります。もちろん看護師全員で、そんな医療事故が起こらないように心がけているんですが。思いもよらない患者が転倒転落したり、ばりばりの認知症患者が突拍子もない転倒転落をしたり、、正直転倒転落が起こってからは、どうしたらよかったんだろうって本気でネガティブに考え込みますよ、答えが出ないけど。やはり責任について上からも問われますしね。
新人時代、ポータブルトイレに座ろうとした患者さんが、真夜中に派手に転倒して、脳内出血を起こしたことがありました。わたしが担当看護師とかではなかったんですけどね。
高齢女性で認知症はない、ポータブルトイレに移乗くらいなら自立で行える方でしたが、ちょっと状態が悪くなりかけていた患者さんで少しふらついたりしてたんですよ。でも認知レベルはしっかりしているから安全帯導入が難しく、プライドもあるからトイレ介助とかでナースコールも押さない。看護師も頻回訪床してトイレ誘導とかもしてたんですけど、高齢者って頻尿が多いからなかなか間に合わないこともあったり。看護師もどうしようか、といっていた矢先の転倒でした。頭部CTとったりして状態を家族に説明しましたが、家族は積極的な治療を望んでおらず、CPRは行わない方向が決まりました。その患者さんは2~3日後状態が悪化して亡くなりました。もしかしたら脳内出血が増悪したのかもしれません。詳しくは覚えてないけど、転倒直後だったのでそれが原因というか、きっかけであっただろうなと思っています。転倒転落リスクがあるけど、自尊心もある高齢者。安全帯っていっても、人生ラストスパートで手足を縛られる生活なんてしたくないですよね。あのときの状況の看護で、何が正解だったんだろうと振り返ります。
看護者として患者の安全を守るべきなんだろうけど、極力安全帯とかは倫理的に使いたくない。個人的な思いもあるんですけどね。たとえ認知症であっても、自分がされたらいやでしょう?でもいつこけるかわからない患者に24時間付き添えるほど人手がないのも実情です。だから本当に難しいんですよね、転倒転落リスクがある患者の看護って。同意を得た上で安全帯を使ってしまえば、正直安全は守れているし、看護師として責任を問われる可能性は少なくなりますよ。実際転倒転落リスクがある患者に対して、ずっと安全帯を使っている看護師もいます。確かに必要だから仕方ないけど、わたしはいろんな思いが相まって(自分だったら、自分の子どもだったら、自分の親だったらとかいろいろ考えてしまう)、最終的にいきついた転倒転落リスクが高い患者へのわたしの看護は、極力付き添うようにすることです。それが正解かどうかもわからないですが、形式的な予防ケアを行っても転倒するときは転倒しますから、これほんとに。もう最終的に転倒転落は人の目で守るしかない、というのがわたしの看護論(笑)。カルテ入力するときは、患者さんの近くにパソコン持って行って記入したり、夜勤帯ならナースステーションに寝なくてこけそうな認知症患者さんつれてきて話したり、、いろいろします。とりあえずこけないでくれ、と願いながら。
というわけで転倒転落に関連した身体損傷リスク状態の看護計画の記事はこの辺で終わります。
他にも看護計画などに関する記事があるので、ぜひ見てくださいね。
転倒転落に関するその他の記事

|
転倒転落して患者がケガをした責任はなんで看護師なの?
患者がこけるたび「看護師の責任だからね」って上司は言うけど。なんか腑に落ちないっていうか
看護師として病院で働いていると、たいがい一回は経験するであろう、患者の転倒転落。歩いたり座っ |
|---|
|
【看護必要度】B項目「危険行動」の定義と評価まとめ:かんたん演習問題つき
2016年度、患者の状態を示す看護必要度B項目の「危険行動」の定義、あてはまる条件をかんたんにまとめています。試験対策にもなる演習問題つきです。
[ads]kangodo[/ads]
看護必要 |
|---|
- スタンダートな看護計画はほとんどこれで網羅できる。
- 患者によく起こる症状とその看護が根拠とともに書かれていて、わかりやすい。